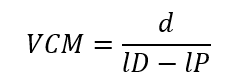Généralités
1920 : Paul Langevin développe l’utilisation des ultrasons
1950 : apparition de l’ultrasonographie (= imagerie par ultrasons)
Physique acoustique
Onde acoustique = onde ultrasonore.
Définition onde acoustique : déplacement de matière (vibration moléculaire de type sinusoïdal) au sein d’un milieu matériel à une vitesse de l’ordre de celle du son.
Le son est une onde longitudinale, ne peut se propager dans le vide car il lui faut un support matériel solide, liquide ou gazeux.
Les paramètres caractérisant l’onde ultrasonore :
Vitesse de propagation (célérité) qui varie selon le milieu traversé :
c : célérité (m.s-1)
F : Fréquence (Hz)
L : longueur d’onde (λ en m)
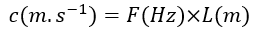
C air = 340m/s
C eau = 1500m/s
C graisse = 1440 m/s
C muscle = 1570 m/s
C os = 4080 m/s
Nous on a une valeur avec une moyenne biologique c = 1540 m/s. C’est à cette valeur que l’onde va se propager dans les différents tissus biologiques. C’est pour cela qu’à l’échographie on n’étudiera pas l’air ou l’os.
La fréquence :
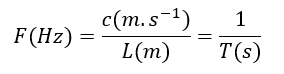
C’est le nombre de cycle de vibration par seconde (phénomène répétitif par seconde).
1 Hz = 1 vibration par seconde. 1 MHz = 106Hz.
Période :
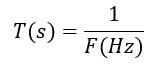
C’est la durée d’un cycle.
La longueur d’onde :
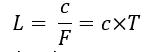
correspond à la période spatiale d’un cycle de vibration.
L’impédance acoustique Z :
C’est la relation entre la pression et la vitesse dans une seule onde. En effet, la vitesse des ultrasons est différente selon le milieu de propagation.
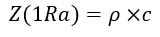
Z air = 412 Ra
Z eau = 1.5 = 1.5 MRa
1 Ra = Kg.m-2.s-1
ρ : masse volumique (densité du milieu) Kg.m-3
c : célérité de l’onde (vitesse de propagation) m/s
La puissance acoustique :

v : vitesse = c : vitesse de l’onde
Effets biologiques des ultrasons
Il existe deux effets différents
L’effet thermique
Dans un milieu absorbant, l’énergie mécanique est convertie en chaleur engendrant ainsi des effets thermiques proportionnels à l’intensité ultrasonore et au temps d’exposition.
L’effet mécanique
Les effets biologiques des ultrasons peuvent aussi liés à la cavitation. La cavitation est le plus important des effets de pression dans les milieux liquides. Elle correspond à la formation de cavité (bulle gazeuse) au sein d’un milieu potentiellement endommageable.
Les index
Nous pouvons évaluer les effets biologiques des ultrasons grâce à un affichage sur l’écran des index :
- Index thermique (TI)
- Index mécanique (MI)
Des études récentes, il n’existe pas d’impact sur le fœtus (malformations…). Il faut savoir que les examens échographiques thérapeutiques vont se développer dans les années à venir. On va s’aider des effets thermiques (par exemple chauffer pour enlever une tumeur).
Principe de l’échographie, sonde et faisceau
Principe
On envoie une impulsion ultra sonore très brève qui se propage dans le tissu à la vitesse du son. Lorsque le milieu de propagation n’est pas homogène et lorsque l’on arrive à la transition entre deux milieux, ce que l’on appelle interface ou différence d’impédance, une partie de l’énergie ultrasonore est réfléchi et l’autre partie continue sa marche en profondeur.
Un certain temps après l’émission arrive l’écho de première réflexion qui a été rencontrée, cet écho est détecté sur la sonde.
Remarque : c’est la même sonde qui est utilisée pour l’émission et la réception des échos.
On dit que la sonde à un rôle piézoélectrique :
- Pour l’émission : transforme l’énergie électrique en énergie ultrasonore
- Pour la réception : transforme l’énergie ultrasonore en un signal électrique
Delta t1 = temps qui s’est écoulé entre émission et réception de l’écho. Egal au trajet aller-retour.
Les différents types de sonde
Sonde linéaire (line array)
Utilisée pour les régions superficielles
5 à 15 MHz
Entre 300 et 400 éléments mais une seule partie fonctionne à un instant donnée formant l’ouverture active.
NB : Plus la fréquence est élevée, plus on va étudier ce qui est en superficielle.
Sonde convexe (Curvilinear or convexarray)
Utilisée pour les régions abdomino-pelvienne ou obstétricales
3 à 10 MHz
On tire dans des directions différentes (possibilité de faire de l’imagerie en profondeur)
Sonde sectorielle (phased array yorsectors can)
Utilisée en cardio
1 à 3 MHz
Sonde multi élément à balayage électronique
La plus utilisée aujourd’hui
On a dans la sonde un grand nombre de transducteurs juxtaposée
Pour faire la première ligne de l’image, il faut actionner la première ligne de transducteur qui s’occupe de l’émission et de la réception
Chaque transducteur a sa propre connexion électrique et son propre traitement d’émission et de réception
Sans aucun mouvement mécanique on passe d’un transducteur à un autre, c’est l’électronique qui assure le déplacement du faisceau.
Balayage électronique du faisceau
Linéaire : utilisée pour les régions superficielles (plusieurs lignes acquises les unes après les autres)
Sectrorielle ou convexe : exploration AP ou obstétricale.
Résolutions
On recueille de très nombreux échos, il faut donc pouvoir reconnaître individuellement chaque cible (source d’un écho) à Rôle de la résolution.
La résolution correspond au pouvoir séparateur entre une cible de sa voisine.
Il existe deux types de résolutions :
- Axiale : qui s’étudie dans la direction de propagation de l’onde ultrasonore.
- Latérale : qui s’étudie dans la direction perpendiculaire à la propagation de l’onde ultrasonore.
La résolution axiale (ou longitudinale)
Elle dépend de la durée de l’impulsion ultrasonore.
C’est l’aptitude à séparer 2 cibles successives situées à distance différentes de la sonde.
Si ∆t (intervalle de temps entre deux impulsions) est plus faible que la durée même d’une seule impulsion alors à peine on recevra le premier écho, on recevra le deuxième écho qui va se confondre avec le précédent.
Pour pouvoir séparer les deux échos, il faudrait que la durée de l’impulsion soit plus faible qui l’intervalle entre les deux impulsions. C’est-à-dire qu’il faut une impulsion de départ brève :
- un amortissement important
- une fréquence élevée
- une période courte
On aura donc dans ce cas une bonne résolution axiale.
- Delta t = 2d/t
La résolution latérale
C’est le pouvoir séparateur de deux cibles situées à distance égale de la sonde si le faisceau est large, les deux cibles se retrouvent simultanément dans le faisceau. On aura alors un seul écho en retour. Si on veut séparer ces deux cibles, il faut alors un faisceau plus étroit. On a donc dans ce cas, une bonne résolution latérale. C’est la focalisation va permettre de resserrer le faisceau d’ultrasons sur son principal axe.
Les caractéristiques de l’émission
La fréquence de récurrence des impulsions (PRF) qui va déterminer le nombre d’images par seconde produite.
La durée de l’impulsion qui va déterminer la résolution longitudinale (résolution du faisceau).
La fréquence des ultrasons détermine la pénétration des ultrasons dans les tissus.
Formation de l’image à l’échographie
Excitation électrique à Variation de l’épaisseur de la lame piézoélectrique (vibration dans la sonde écho) à Création d’une onde acoustique ultrasons (élastique) à Propagation dans tissus biologiques à Echos (par réflexion et diffusion à la sonde) à Signal électrique dont l’amplitude est proportionnelle au temps d’écho à Signal vidéo.
Les différent modes d’affichage
En échographie, différents modes vont nous permettre l’affichage de l’image :
Le mode A (Amplitude) : mode d’examen unidirectionnel qui représente l’amplitude du signal en fonction du temps et indique la profondeur à laquelle se trouve les structures réfléchissantes ce qui nous permet une mesure précise des distances (mode utilisé en ophtalmo et dermato).
Le mode M (Mouvement) : mode d’examen unidirectionnel qui fait défiler les signaux échographiques successifs d’une même direction de tire sur le moniteur vidéo ce qui nous permet une analyse du mouvement tissulaire (mode utilisé en cardiologie).
Le mode B (Brillance) : l’image est une carte de l’amplitude des échos dans ma coupe : la brillance de chaque point indique l’amplitude de l’écho à la position correspondante dans la coupe. L’amplitude de l’écho d’un plan de coupe module le niveau de gris d’un moniteur vidéo ce qui nous permet d’avoir des images 2D (mode utilisé en radiologie générale).
Le mode Imagerie Harmonique Tissulaire : envoie une onde ultrasonore à une fréquence fondamentale (ex : 3.5 MHz) et utilise la composante harmonique (ex : 7MHz) contenu dans le signal qui revient à la sonde pour la formation de l’image. Donc on a une meilleure résolution vu qu’on a doublé notre fréquence. D’autre part, on a un meilleur signal car on a qu’un seul trajet.
On double la fréquence de base envoyé.
Artéfacts en échographie
Soit :
- Liés à un mauvais réglage de l’appareil
- Liés aux interactions des ultrasons avec les tissus
L’ombre acoustique : lorsque le faisceau ultra sonore rencontre une structure très réfléchissante (Ex : calcification, calcul, gaz, os, métal). La paroi réfléchissante est représentée par un écho très intense en arrière duquel il n’y a pas d’image car la quasi-totalité de l’incidence aura été réfléchie. Il y aura donc un cône d’ombre postérieure qui va se créer en arrière.
Echo multiple ou artéfact de réverbération : lié aux réflexions multiples qui se produisent entre la sonde et une interface particulièrement réfléchissante. Artéfact souvent visible en superficie, il est donc atténué en profondeur.
Queue de comète : même principes que les échos multiples mais à l’intérieur d’une structure de forte ou faible impédance. (Exemple : corps étranger métallique, bulle d’air). Sur l’image : série d’échos rapprochés dont l’amplitude décroit rapidement.
Artéfact en miroir ou de réflexion : en présence d’un objet échogène (où il y a possibilité d’avoir des ondes) à proximité d’une interface linaire très échogène (Exemple : diaphragme, cortical osseuse)
L’anisotropie : l’échogénéicité de certaine structure dite anisotropique dépend de l’orientation du faisceau ultrasonore, plus l’angle d’obliquité augmente moins la structure parait échogène. Elle peut même aller jusqu’à disparaitre. L’échogénéicité est maximum quand les ultrasons sont dirigés perpendiculairement aux organes.
Renforcement postérieur : toujours en présence d’une zone liquidienne. L’atténuation de la zone liquidienne globalement plus faible que celle des tissus solides environnants est surcompensée par la courbe de gain préétabli (concerne l’énergie des ultrasons).
L’ombre de bord : déviation du faisceau ultrasonore par la réfraction des ultrasons sur la paroi d’un objet arrondi.
Lobe accessoire : placement erroné de l’écho par une erreur d’évaluation de la direction du faisceau ultrasonore.
L’effet doppler
Principe
En exploration vasculaire, on peut caractériser :
- La paroi du vaisseau
- Le contenu du vaisseau
- Les tissus adjacents
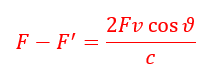
F : Fréquence émise
F’ : Fréquence reçue
v : Vitesse des particules dans le sang
c : vitesse de propagation des ultrasons = 1540 m/s
ϴ : angle des ultrasons du faisceau incident
Rôle de cette formule : déterminer le sens de l’écoulement du vaisseau par rapport à la sonde. Déterminer la vitesse du sang de façon qualitative.
Quand tu veux étudier tes organes, quand tu tiens ta sonde tu dois être au maximum perpendiculaire à l’organe que tu dois étudier, quand t’es en doppler, tu dois être un maximum parallèle à ton vaisseau donc forcément inférieur à 55° pour étudier ton vaisseau.
Différentes analyses :
Le codage couleur de l’effet doppler : La couleur en rouge correspond au sang qui vient vers la sonde. La couleur en bleu correspond au sang qui s’éloigne de la sonde.
On a la possibilité de faire un codage énergie (= codage puissance) qui tient compte de l’intensité du flux et non du sens. Toute la vascularisation va être en jaune, et prend plus il y a du flux plus s’est jaune scintillant.
Emission pulsée : permet de voir comment le vaisseau bat, l’émission est de courte durée à intervalle régulier pour déterminer la PRF (puls repetition frequency = fréquence le temps d’un aller-retour). La PRF dépend de la profondeur d’exploration et de la durée de réception du signal :
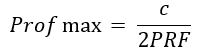
Emission pulsée avec analyse spectrale correspond à la vitesse des particules dans le vaisseau. On obtient du cou un spectre, on va donc faire une moyenne car toutes les particules ne vont pas à la même vitesse selon qu’elles soient au milieu ou sur le bord du vaisseau. Chaque vaisseau à un spectre spécifique. Onde de la sonde audible.
Acquisition et réglages en écho doppler
L’angle de tir doppler (<55° pour être interprétable) donc plus la sonde est parallèle au vaisseau plus on aura une image interprétable)
La taille de la porte doppler (diamètre en fonction du vaisseau). Si elle est trop large on va détériorer notre enregistrement car on va prendre les parois : artefact de paroi.
Le gain doppler (plus on l’augmente, plus il y a de signal)
La PRF (si on a trop peu de PRF on aura du repliement)
Si aliasing il y a une sténose : apparition d’un flux turbulent, vitesse du vaisseau élevé par rapport à d’habitude et allongement du temps de monté systolique.
Sémiologie élémentaire en écho mode B
Choix de la sonde et réglage
Choix sonde
Toutes les fréquences hautes et moyennes correspondent pour explorer des territoires superficiels.
- Sondes convexes : abdominal + viscéral
- Sondes linéaires : superficiel
- Sondes microconvexes : cardio, ophtalmo
Réglages
Réglage de la focal qui est réglée en fonction de l’organe qu’on va étudier. C’est comme le « centrage », centre de l’image au milieu de l’organe à étudier.
Réglage du gain global permet de faire une correction d’atténuation
Remarque :
Gain globale : rajouter une diminuer du signal sur l’ensemble de l’image de façon homogène.
Gain en profondeur : réaliser une correction d’atténuation sur la profondeur pour compenser la perte d’énergie.
Mesures
On commence par un repérage du territoire à examiner. Balayage lent et répété de tout le volume de l’organe en longitudinal et transversal. On va prendre 3 mesures différentes :
Le diamètre longitudinal (= mesure cranio-caudale).
Le diamètre antéro-postérieur (pour le longitudinal).
Le diamètre transversal (perpendiculaire à la coupe longitudinal).
Pour chaque organe il faut deux coupes de références : longitudinal et transversal. En pratique il faut prendre plusieurs mesures pour un organe.
Définitions
Echogénéicité :
- Echogène (on peut avoir des échos) ≠ Anéchogène (on ne peut pas avoir d’échos).
- Hypoéchogène ≠ hyperéchogène : on utilise toujours ces termes par rapport à un tissu référent voisin. (Ex : rein D hyperéchogène par rapport au foie).
Echostructure :
- Fine (= lisse) ≠ grossière (Ex : rate quand elle est pathologique).
- Homogène : tout l’organe ça va être pareil ≠ Hétérogène : pas même échostructure sur tout l’organe.
Exemples :
- kyste : hypoéchogène + échostructure fine et homogène + renforcement postérieur.
- calcification : hyperéchogène + cône d’ombre acoustique.
- tumeur ? : allume le doppler, et si il y a du bleu et du rouge à vascularisée donc peut être
- l’échographie n’est un examen de première intention : normale ou anormale.
Caractéristiques d’une anomalie
- Immobilité ou non
- Forme, taille
- Architecture et structure
- Masse (solide, kyste, mixte…)
- Infiltration en plage
- Calcification et présence de gaz
Produits de contraste
Définition
Substance exogène injectée dans la circulation sanguine et/ou dans les cavités naturelles de l’organisme. En écho ce sont tous des microbulles. Certains franchissent le lit capillaire pulmonaire et d’autres pas (dépend du type du produit).
Propriétés
Injectable par voie IV, peu voir pas toxique, capable de franchir le lit capillaire, rehaussement pendant plusieurs minutes, rehaussement doppler, propriété harmonique, durée de vie d’environ 5 minutes, coute cher (5ml = 90 euros). Dans le futur, mise en place de thérapie guidée (tuer tumeurs par microbulle car elles incorporeront les traitements).
Contre-indications
- Allergie à un composant
- Insuffisance cardiaque sévère
- Trouble du rythme sévère
- Hyper-tension artérielle sévère
- Une précaution pour les femmes enceintes, allaitement, nourrisson et enfants
Cinétique des microbulles (PdC)
- Localisation strictement intra vasculaire.
- Vitesse de déplacement identique à celle des GR.
- Absence d’adhésion aux parois vasculaires
Pharmacocinétique des microbulles
- Elimination rapide du gaz par voie respiratoire
- Elimination par voie hépatique ou rénale
- Elimination des stabilisants (ce qui est à l’intérieur des microbulles) par voie hépatique et rénale
- Absence de toxicité rénale hépatique cérébrale ou micro vasculaire détecté cliniquement.
Indication des PdC
- Augmentation de la sensibilité du mode Doppler
- Etude parenchymographique ultrasonore
- Permet d’étudier la perfusion des organes vitaux tels que le myocarde, le rein, le foie
- Etude de l’imagerie fonctionnelle :
- Permet d’étudier la cinétique : est-ce que le PdC est bien éliminé ? Est-ce qu’il passe dans les vaisseaux ? Sténose dans les artères ?
- Imagerie thérapeutique (microbulles transport le principe actif du traitement)
Le plus utilisé en Europe s’appelle le SANOVUE® : Microbulles d’hexafluorure de soufre stabilisé par une capsule de phospholipides appelé acide palmitique.
Préparation du patient
A jeun 6h avant pour éviter des fausses images gastriques et la concentration de la vésicule biliaire.
Eviter des gaz abdominaux infranchissables par les ultrasons
Pas d’exploration lors d’un syndrome aigue (occlusion…)
Vérifier que le patient ne présente pas de plaie, tuméfaction, ou d’ecchymoses
Examen indolore mais qui demande une coopération du patient (apnée, mobilité…)
Le gel est froid, ne tache pas, est hypoallergique, et indispensable pour une bonne transmission des ultrasons
Hygiène en échographie
Bas niveau :
- Le plus souvent
- Essuyer la sonde immédiatement avec un papier doux
- Pulvérisation à l’aide d’un spray désinfectant sans aldéïde type Aniospray®
- Essuyer avec une compresse
Généralement on nettoie la sonde à l’aide de lingettes imbibées de désinfectant
- Faire ceci après chaque patient
Niveau intermédiaire :
- Désinfection de bas niveau + câble de la sonde
- Tremper la sonde pendant 15 à 20 minutes dans une solution détergente et décontaminante type Hexanios®
- Rinçage avec liquide stérile ou propre
- Sécher
Haut niveau :
- Idem intermédiaire mais la durer de trempage passe de 30 à 40 minutes
Pour les sondes endocavitaire et sonde endovaginale : avant de commencer l’examen on protège la sonde avec un « préservatif » stérile. Normalement on doit mettre du gel stérile. Puis décontamination bas niveau. Si on remarque une abrasion cutanée ou cicatrice récente ou déchirure du protège sonde, on passe au niveau intermédiaire.
Pour le cas où on réalise une ponction ou biopsie sous échographie : réalisation d’un nettoyage et une désinfection de haut niveau de la sonde avant et après la procédure ; nettoyage du câble avant et après procédure ; protection stérile de la sonde et recouvre aussi le câble à au moins 25cm.
Quand on utilise une sonde peropératoire au bloc : tremper la sonde dans une solution décontaminante type Hexanios®. On va la désinfecter pendant minimum 12heures dans une solution désinfectante type Cidex®.
Pour les sondes endoscopique : (pas encore officiel), stérilisation à la vapeur d’eau.
Echographie interventionnelle
3 applications différentes :
- Diagnostic
- Thérapeutique
- Per-opératoire
Avant de commencer un examen, vérifier le dossier du patient savoir si il ne présente pas de contre-indications : niveau de plaquettes (50 à 60.10 3) à limiter le risque d’hémorragie. Hygiène +++ : utilisation uniquement matériel stérile.
Avantages :
- Pas irradiant
- Contrôle en temps réel
- Mobilité et maniabilité très facile d’accès
Inconvénients :
- Tout n’est pas visible car beaucoup de zones aveugles (thorax, rétropéritoine, pelvis)
Avantages échographie par rapport à d’autres modalités :
- Rapide (entre 5 et 45 minutes selon l’organe à explorer)
- Simple
- Facile d’accès
- Non invasive (dans la plupart des cas)
- Pas de rayonnement
Peut être associé à un doppler couleur permettant une meilleure caractérisation des structures vasculaires (utiles pour les tumeurs malignes souvent riches en vaisseaux)
Inconvénients échographie par rapport à d’autres modalités :
- Parfois limité (patients obèses, constipés…)
- Incomplète (organes non explorables : tube digestif, poumon)
- Opérateur dépendant (examen dynamique contrairement au scanner et à l’IRM)
Différents paramètres avant de faire l’examen
Rentrer identité patient
Choix de la sonde : physiquement et à l’écran
Mode d’examen : 2D, 3D
Gain général : étude de l’échelle de gris (puissance des ondes ultrasonores)
Gain en profondeur (TGC) : compenser la perte d’énergie en profondeur. Plus on va en profondeur plus on rajoute du gain
La focale : équivaut au centrage sur la zone d’intérêt pour avoir un maximum de résolution latérale
Adapter la profondeur d’exploration à l’organe qu’on étudie : meilleure résolution spatiale ≠ du zoom
(sonde doit être perpendiculaire à l’organe à étudier) ≠ (sonde parallèle aux vaisseaux <60°)